- Accueil >
- Actualités
Les actualités de l'Institut Curie
Découvrez les dernières actualités de l'Institut Curie.
Rechercher une actualité
Filtrer
Filtrer
Date de publication
Domaines
Rechercher une actualité
552 résultat(s)





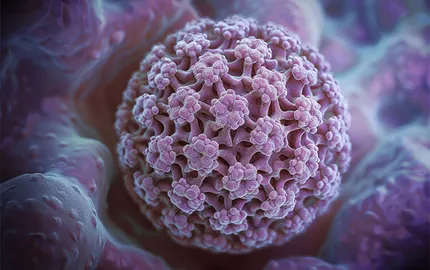


- Cancers ORL
Campagne Rouge Gorge : l’Institut Curie se mobilise contre les cancers de la gorge
27/03/2026
- Distinction
Le Dr Olivier Saulnier, lauréat du prix Fondation TOURRE – Institut Necker 2025
19/03/2026